Ung thư tiền liệt tuyến là căn bệnh chỉ gặp ở nam giới, tuyến tiền liệt nằm dưới bọng đái, phía trước ruột già. Đây là một bệnh có sự phát triển chậm, đa số người mắc ung thư tiền liệt tuyến ở mức nhẹ có thể sống nhiều năm nếu được phát hiện kịp thời. Xong nếu bệnh ở mức nặng sẽ lan ra rất nhanh chóng và có thể gây tử vong.
Ung thư tuyến tiền liệt được xếp hàng thứ 4 trong các loại ung thư phổ biến trên thế giới. Tần suất bệnh thay đổi theo chủng tộc và tăng dần theo tuổi. Người da đen có tỉ lệ bệnh chiếm cao nhất, tiếp theo là người da trắng và cuối cùng là người da vàng. Trong 6 người đàn ông thì có 1 người sẽ bị ung thư tuyến tiền liệt. Độ tuổi trung bình khi chẩn đoán là 72 và trên 75% trường hợp ung thư tuyến tiền liệt được phát hiện ở nam giới trên 65 tuổi.
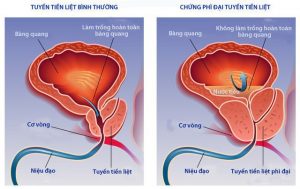
Ung thư tiền liệt tuyến thường tiến triển chậm, không triệu chứng cho đến khi bệnh tiến triển. Trong giai đoạn này, người bệnh thường có rối loạn đi như tiểu tiểu nhiều lần, tiểu gấp, tiểu ngắt quãng, tia nước tiểu yếu, cảm giác tiểu không hết, hoặc tiểu nhỏ giọt cuối dòng. Một số trường hợp, có thể tiểu máu hoặc suy thận do ung thư xâm lấn. Ở giai đoạn muộn, khi tế bào ung thư di căn các hạch vùng chậu và xương, người bệnh đau nhức xương, dễ bị gãy xương, đặc biệt ở xương chậu và cột sống thắt lưng.
1. Thăm khám trực tràng bằng ngón tay
Thăm khám trực tràng bằng ngón tay là biện pháp được sử dụng để phát hiện bệnh. Whitmore 1956, là người đầu tiên sử dụng khái niệm “sờ thấy được bằng đầu ngón tay” đối với Ung thư tiền liệt tuyến (UTTTL). Jewett 1956, công bố tỷ lệ UTTTL 50% khi sinh thiết tiền liệt tuyến đối với những trường hợp nghi vấn khi thăm trực tràng, gần 10 năm sau tác giả là người đầu tiên phân loại giai đoạn UTTTL dựa vào thăm khám trực tràng. Thăm trực tràng là một phương pháp khám đơn giản, nhanh chóng, chi phí thấp, tuy vậy có nhiều nguyên nhân làm cho độ nhạy chẩn đoán không cao.
2. P.S.A
PSA là kháng nguyên đặc hiệu của tuyến tiền liệt, tuy nhiên PSA còn tồn tại trong một số các tổ chức tuyến khác, nên vẫn không được gọi là đặc hiệu lý tưởng cho TTL. Kết quả PSA càng cao càng nghi ngờ ung thư tuyến tiền liệt. Hiện nay PSA vẫn được coi là hiệu quả nhất trong chẩn đoán, xác định giai đoạn bệnh và theo dõi sự phát triển của UTTTL, đặc biệt những nghiên cứu mới được công bố cho thấy PSA có thể xác định được các trường hợp có nguy cơ phát triển thành UTTTL trong tương lai.
Ưu điểm của PSA là mang tính khách quan, kết quả không phụ thuộc người khám, tránh tâm lý ngượng ngùng, sợ đau của bệnh nhân. Trong nhiều nghiên cứu, các tác giả còn khẳng định sử dụng PSA làm tăng cơ hội phát hiện bệnh sớm, có khả năng điều trị khỏi. PSA là công cụ tốt để dự đoán nguy cơ, theo dõi và đánh giá kết quả sau điều trị. Vai trò mới của PSA ngày nay như một yếu tố xác định nguy cơ UTTTL trong tương lai. PSA có thể dự báo Ung thư trước 25 – 30 năm.
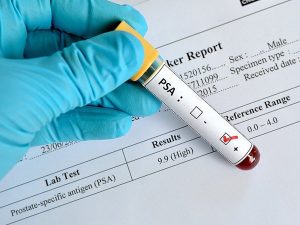
Xét nghiệm PSA (Prostatic Specific Antigen) là một xét nghiệm máu định lượng giá trị PSA, kháng nguyên đặc hiệu của tuyến tiền liệt, được dùng để tầm soát, chẩn đoán và theo dõi điều trị ung thư tuyến tiền liệt. PSA là một loại protein được sản xuất bởi cả mô ung thư và mô lành trong tuyến tiền liệt, chủ yếu được tìm thấy trong tinh dịch và có một lượng nhỏ tồn tại trong máu. Khi tuyến tiền liệt bình thường, nồng độ của chất này trong máu rất thấp. Chỉ số bình thường trong khoảng từ 0 – 4 ng/ml. Nếu nồng độ của PSA trong máu tăng, người bệnh có thể bị ung thư tuyến tiền liệt. Kháng nguyên PSA trong máu chỉ cho biết nguy cơ ung thư tuyến tiền liệt. Tuy nhiên, trong nhiều trường hợp như tuyến tiền liệt tăng sinh lành tính hoặc bị viêm cũng có thể làm tăng nồng độ PSA. Do đó, nếu chỉ số PSA cao cũng chưa thể khẳng định là người bệnh bị ung thư tuyến tiền liệt mà cần phải thực hiện thêm các biện pháp kiểm tra khác.
Vì sao cần thực hiện PSA? Theo các chuyên gia tiết niệu, Trung tâm Tiết niệu Thận học, Hệ thống BVĐK Tâm Anh, xét nghiệm PSA được chỉ định thực hiện trong các trường hợp:
- Nam giới > 50 tuổi có những vấn đề ở đường tiết niệu, xét nghiệm PSA trong ung thư tiền liệt tuyến có thể được chỉ định để đánh giá nguy cơ, giúp tầm soát ung thư một cách tích cực.
- Đối với những người bệnh mới được chẩn đoán ung thư tuyến tiền liệt, xét nghiệm PSA (phối hợp với một số yếu tố khác như: giai đoạn khối u, điểm số Gleason khi sinh thiết tuyến tiền liệt…) có thể được sử dụng để đánh giá nguy cơ tiến triển ung thư. Từ đó, bác sĩ sẽ đưa ra các phương pháp điều trị phù hợp
- Sau điều trị ung thư tuyến tiền liệt, bác sĩ sẽ theo dõi định kỳ chỉ số PSA để đánh giá hiệu quả điều trị như: khả năng điều trị khỏi hoàn toàn, phát hiện ung thư tái phát hoặc đáp ứng điều trị nội tiết.

Ưu điểm:
- Xét nghiệm PSA trong ung thư tiền liệt tuyến có giá trị định hướng chẩn đoán, giúp phát hiện ung thư ở giai đoạn sớm, do đó làm tăng cơ hội được chữa khỏi hoàn toàn, tiết kiệm chi phí điều trị.
- Theo dõi điều trị tích cực, phát hiện sớm các trường hợp tái phát, giúp kiểm soát sức khỏe hiệu quả, giảm nguy cơ biến chứng cho người bệnh.
- Kỹ thuật thực hiện tương tự như các biện pháp xét nghiệm máu thông thường, không yêu cầu quá phức tạp, chi phí ở mức chấp nhận được.
- Đạt hiệu quả phòng bệnh tích cực dành cho đối tượng nam giới có nguy cơ cao.
3. Siêu âm
Siêu âm là biện pháp chẩn đoán có giá trị đối với ung thư tuyến tiền liệt, siêu âm hỗ trợ quan trọng cho thăm khám lâm sàng, do đó cần có những người chuyên sâu về siêu âm tiết niệu làm chẩn đoán. Ở các nước phát triển, khi đi sâu nghiên cứu sàng lọc và chẩn đoán, đã cho thấy siêu âm qua trực tràng có khả năng phát hiện được các khối ung thư tuyến tiền liệt có thể tích 2 – 4mm.
Siêu âm trên xương mu: Siêu âm trên xương mu cho phép đánh giá những ảnh hưởng của đối với ung thư tuyến tiền liệt đường tiết niệu trên, đặc biệt giai đoạn muộn của bệnh. Có thể thấy thành bàng quang giãn mỏng, hay viêm dày, niệu quản bể thận giãn ứ nước do u chèn ép. Qua siêu âm có thể đánh giá được các tổn thương khác như hạch chậu, mức độ xâm lấn u vào bàng quang, ngoài ra có thể đo kích thước tuyến tiền liệt. Nhược điểm của siêu âm trên xương mu là sử dụng đầu dò tần số thấp, khi siêu âm bị giới hạn bởi xương mu, không quan sát trực tiếp được tuyến tiền liệt, do vậy không cho được những hình ảnh rõ nét.
Siêu âm qua trực tràng: Từ những năm 1968, Watanabe đã lần đầu tiên sử dụng siêu âm qua trực tràng mô tả hình ảnh về tuyến tiền liệt. Kỹ thuật này được sử dụng rộng rãi trong lâm sàng từ giữa thập niên 80. Siêu âm qua trực tràng sử dụng đầu dò tần số cao 5 – 7MHz nên cho hình ảnh rõ nét hơn so với siêu âm trên xương mu, có thể phát hiện được UT có đường kính 2-4 mm, đồng thời giúp sinh thiết chính xác hơn nhờ có thiết bị định vị đi kèm với đầu dò.
4. Sinh thiết tuyến tiền liệt
Chỉ định sinh thiết tuyến tiền liệt dựa trên hướng dẫn của thăm trực tràng và nồng độ PSA máu. Sinh thiết có thể thực hiện bằng nhiều cách:
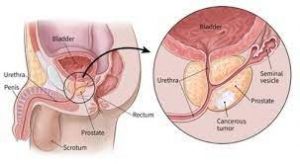
- Sinh thiết qua đường trực tràng dưới hướng dẫn của ngón tay hay siêu âm đầu dò trực tràng.
- Sinh thiết qua đường tầng sinh môn có hoặc không hướng dẫn của siêu âm.
- Sinh thiết tuyến tiền liệt qua đường trực tràng dưới hướng dẫn siêu âm là kỹ thuật được lựa chọn nhiều nhất hiện nay. Thông thường tiến hành bấm lấy mỗi thuỳ tuyến từ 3 – 6 mảnh từ đỉnh tới nền của tuyến, đánh số các vị trí để có thể lập bản đồ tổn thương giải phẫu bệnh của bệnh ung thư tuyến tiền liệt.
Sự kết hợp giữa thăm trực tràng, định kỳ làm xét nghiệm PSA máu và sinh thiết tuyến tiền liệt khi có nghi ngờ cho phép chẩn đoán > 90% ung thư tuyến ở giai đoạn khu trú và đóng góp đáng kể vào hiệu quả điều trị.

